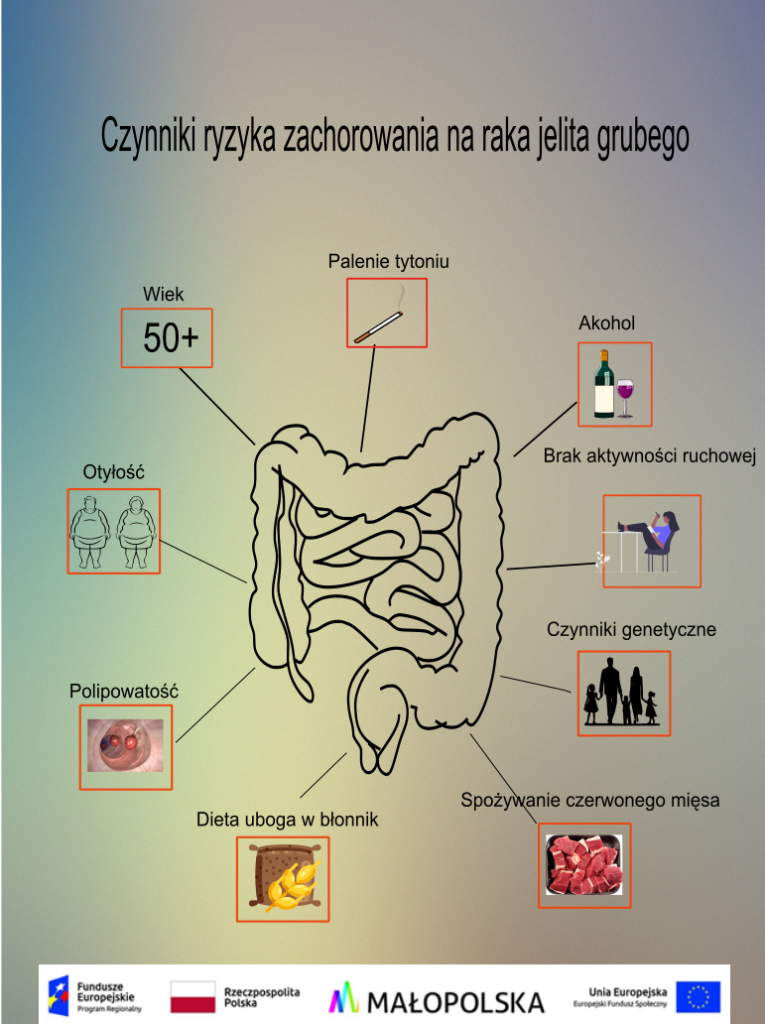
Trzecim najczęściej występującym na świecie nowotworem u mężczyzn i drugim u kobiet jest rak jelita grubego i odbytu. Prawie 60% zachorowań występuje w krajach rozwiniętych. Pojawia się głównie u osób po 50 roku życia (w 94% przypadków), jednak najczęściej u ludzi po 75 roku życia. Ryzyko zachorowania rośnie wraz z wiekiem, częściej chorują mężczyźni niż kobiety. Ogółem zapadalność i śmiertelność z powodu tego raka są nieco wyższe u mężczyzn niż u kobiet [1].
Ze względu na swoja długą i podstępną bezobjawowość rak jelita grubego jest bardzo niebezpieczny. Pierwsze symptomy zazwyczaj pojawiają się wtedy, gdy proces nowotworowy jest już zaawansowany. Rak jelita grubego może być usytuowany w obrębie okrężnicy, zgięcia esiczo-odbytniczego, odbytnicy lub odbytu. Zdecydowana większość wykrytych nowotworów jest zlokalizowana w okrężnicy; mniej w odbytnicy. Rozwija się on na podłożu łagodnego nowotworu – gruczolaka jelita, który z czasem ulega przekształceniu w raka nieinwazyjnego (obecnego w obrębie błony śluzowej), a następnie w raka inwazyjnego – naciekającego poza błonę śluzową. Przekształcenie gruczolaka w raka inwazyjnego trwa kilka lat. Przyczyny powstawania tej choroby nie zostały do chwili obecnej w pełni poznane, jednak niewątpliwie istotne znaczenie mają predyspozycje genetyczne, środowiskowe, żywieniowe i rodzinne.
Uwarunkowania dziedziczne i rodzinne dotyczą relatywnie niewielkiego odsetka wszystkich zachorowań na tę chorobę. Do zespołów o podłożu genetycznym należą: dziedziczny rak jelita grubego bez polipowatości oraz zespół gruczolakowatej polipowatości rodzinnej. Około 10% chorych na raka jelita grubego określa się mianem rodzinnie występującego, z uwagi na fakt, iż posiadają oni krewnych chorujących na ten nowotwór, a układ zachorowań nie odpowiada klasycznemu dziedziczeniu [2].
Znaczącą rolę w rozwoju nowotworów jelita grubego odgrywa sposób odżywiania – dieta bogatotłuszczowa (oparta na spożywaniu tłuszczy zwierzęcych, czerwonego mięsa) oraz dieta wysokokaloryczna (bogata w proste węglowodany, a uboga w błonnik, owoce i warzywa) spowalniają przemieszczanie się treści kałowych w przewodzie pokarmowym. W wyniku tego, przedłuża się czas oddziaływania szkodliwych związków na błonę śluzową jelita. Spożywanie produktów wysoko przetworzonych, całkowita ilość spożywanego alkoholu oraz palenie tytoniu i brak naturalnego wysiłku fizycznego ma duże znaczenie w patogenezie tego nowotworu. Badania kliniczne wykazały, że palenie powyżej 20 papierosów dziennie przez 35 lat zwiększa o 50% możliwość zachorowania. Znaczne zmniejszenie ryzyka zachorowania można uzyskać poprzez aktywność fizyczną [3].
W zależności od umiejscowienia guza, mogą pojawić się różne symptomy choroby. Do objawów, na które trzeba zwrócić uwagę należą: bóle brzucha, nudności, wymioty, wzdęcia, zaparcia spowodowane zwężeniem jelita, zmiana kształtu stolca (stolec ołówkowe), nagła i niedająca się wytłumaczyć zmiana rytmu wypróżnień, utrata apetytu, spadek masy ciała, osłabienie Szczególnej obserwacji wymaga pojawienie się krwawienia, o czym świadczy krew w stolcu, jak również niedokrwistość spowodowana krwawieniem z przewodu pokarmowego.
Każdy z nas ma wpływ na wiele czynników ryzyka wystąpienia raka jelita grubego, aby zapobiec zachorowaniu możemy:
- zmienić sposób odżywiania, styl życia
- wykorzystać czas wolny na aktywność fizyczną
- przeprowadzić badania genetyczne, które ujawniają mutacje w genach szczególnie w przypadku zachorowań w rodzinie na raka jelita, polipy jelita czy inne pokrewne choroby
- brać czynny udział w rekomendowanych badaniach przesiewowych
Na podstawie przeprowadzonego badania przedmiotowego jamy brzusznej, badania per rectum oraz badań endoskopowych (rektoskopia, kolonoskopia) ustala się rozpoznanie. Podstawą postawienia diagnozy, jaką jest rak jelita grubego, jest wynik badania histopatologicznego wycinka pobranego w trakcie endoskopii. Bardzo ważnym czynnikiem rokowniczym w momencie podjęcia leczenia jest określenie stopnia zaawansowania choroby i stopnia złośliwości histologicznej.
Zasadniczym leczeniem raka jelita grubego jest zabieg chirurgiczny. Operacja radykalna polega na wycięciu odcinka jelita z guzem oraz wycięcie okolicznych węzłów chłonnych. Ciągłość przewodu pokarmowego jest odtwarzana za pomocą zespolenia, w zależności od możliwości technicznych [4]. W leczeniu raka jelita grubego stosuje się również chemioterapię indukcyjną lub adiuwantową, w celu zmniejszenia ryzyka nawrotu choroby poprzez zniszczenie komórek nowotworowych, które mogły pozostać w organizmie po operacji. Radioterapię, jako leczenie przedoperacyjne lub uzupełniające, stosuje się najczęściej przed leczeniem chirurgicznym raka odbytnicy, celem zmniejszenia masy guza oraz obniżenia odsetka wznów miejscowych [4]. Chirurgiczne leczenie paliatywne zmierza do przywrócenia drożności jelita grubego, zmniejszenia ryzyka krwotoku z nowotworu, jak również w celu wydłużenia życia chorego [5]. Chemioterapia i radioterapia stosowana jest także jako metoda samodzielna, w leczeniu paliatywnym, u chorych z nieoperacyjnym rakiem jelita grubego [3,4]. Do chemioterapii paliatywnej zakwalifikowani mogą być pacjenci w dobrym stanie ogólnym, poniżej 75 roku życia, u których nie ma zburzeń drożności przewodu pokarmowego, a leczenie operacyjne jest niemożliwe [5]. W przypadku niezawansowanych raków płaskonabłonkowych umiejscowionych na brzegu odbytu, rokowanie jest bardzo dobre, zarówno po leczeniu chirurgicznym jak i napromienieniu i chemioterapii [6]. Badania kontrolne stanowią istotny element leczenia raka jelita grubego. Regularne badania kliniczne, obrazowe, endoskopowe oraz oznaczanie poziomu CEA pozwalają wykryć nawrót choroby. Umożliwia to podjęcie leczenia zwłaszcza, gdy zmiana powstała w zespoleniu lub podczas rozpoznania pojedynczego przerzutu w wątrobie lub w płucu [7].
Wczesne zdiagnozowanie choroby i podjęta szybka terapia zwiększa szansę na wyleczenie. W ramach profilaktyki wtórnej wykonuje się wcześniej wymienione badania biochemiczne, obrazowe i endoskopowe. Profilaktyka ma ogromne znaczenie w zakresie wczesnego wykrywania chorób nowotworowych. Przesiewowa bezpłatna kolonoskopia w znieczuleniu dotyczy osób, które są w wieku 50-65 lat i nie mają objawów raka jelita grubego. Osób, które ukończyły 40 lat i mają co najmniej jednego krewnego pierwszego stopnia, chorego na raka jelita grubego oraz dla osób które mają 25-65 lat i pochodzą z rodziny szczególnego ryzyka [7].
Kolonoskopia jest bardzo ważnym badaniem w profilaktyce raka jelita grubego Jest to metoda umożliwiająca zbadanie całego jelita grubego po wcześniejszym jego przygotowaniu środkiem przeczyszczającym. Polega ona na wprowadzeniu przez odbyt cienkiego, giętkiego wziernika zakończonego kamerą i obejrzeniu wnętrza całego jelita grubego. Innymi słowy – lekarz endoskopista przy użyciu właściwych urządzeń, ogląda nasz przewód pokarmowy, a dokładniej – całe jelito grube aż po ujście krętnico-kątnicze. Dokonuje tego przy użyciu giętkiego wziernika, którego długość waha się od 130 do 200 cm, wprowadzanego do światła przewodu pokarmowego przez odbyt; zakończonego niewielkich rozmiarów kamerą i kanałem roboczym. Dzięki takiemu rozwiązaniu, lekarz ma możliwość równoczesnego wykonywania drobnych zabiegów endoskopowych, np.: usuwanie polipów, tamowanie krwawień, poszerzenie zwężeń jelitowych, itp. Najistotniejszą jest możliwość usuwania polipów. Dzięki temu kolonoskopia zapobiega rozwojowi nowotworów jelita. [8].
Choroba nowotworowa oznacza więcej cierpienia niż jedna profilaktyczna kolonoskopia…
Nowotwór jelita grubego rozwija się powoli. Zazwyczaj proces ten trwa kilkanaście lat. Bazą rozwoju są polipy wrastające do wnętrza jelita, składające się z niekorzystnie zmienionych komórek nabłonka jelita grubego. Nadmierny rozrost tych komórek i kolejne niekorzystne zmiany na poziomie genetycznym przyczyniają się do rozwoju zmiany nowotworowej. Diagnostyczna kolonoskopia pozwala na wykrycie ewentualnych polipów i równoczesne ich usunięcie w trakcie badania, co skutecznie zapobiega przekształceniu w inwazyjnego raka. W przypadku, gdy przekształcenie już się dokonało – wykrycie nowotworu w stadium bezobjawowym daje niemalże 100% gwarancję na pełne wyleczenie. Są to argumenty, które każdego z grup ryzyka powinny przekonać i zachęcić do wykonania kolonoskopii.
mgr piel. Małgorzata Mazur
spec. pielęgniarstwa onkologicznego
Dzienny Oddział Chemioterapii Onkologicznej
ZOZ Sucha Beskidzka
Prognozuje się, że w do 2028 r. liczba Małopolan zmagających się z nowotworem złośliwym jelita grubego i odbytnicy zwiększy się aż o 15% . Każdego roku 30 kolejnych Małopolan usłyszy tą diagnozę.
Jaką masz pewność, że nie będziesz to Ty lub bliska Ci osoba?
Weź udział w bezpłatnych badaniach przesiewowych i zyskaj pewność!
Szczegółowe informacje na stronie internetowej projektu: KOLONOSKOPIA PRO LIFE +
oraz pod numerem telefonu 668-312-904 (poniedziałek, czwartek, piątek w godz. 15:30-18:00
Zespół Opieki Zdrowotnej w Suchej Beskidzkiej realizuje projekt
pn. Pro Life+ Program profilaktyki raka jelita grubego dla osób z terenu powiatu suskiego, wadowickiego i oświęcimskiego
w ramach Regionalnego Programu Operacyjnego Województwa Małopolskiego na lata 2014-2020, 8 Oś Priorytetowa Rynek Pracy, Działanie 8.6 Wsparcie na rzecz wydłużenia aktywności zawodowej, Poddziałanie 8.6.2 Programy zdrowotne przy finansowaniu z Europejskiego Funduszu Społecznego.
Literatura:
- Nowacki M.: Rak jelita grubego [W:] Krzakowski M.: Zalecenia postępowania diagnostyczno terapeutycznego w nowotworach złośliwych u dorosłych Polska Unia Onkologii, Warszawa 2003, s. 197-213
- Alberts S., Citrin D., Rodriguez-Bigas M.: Nowotwory okrężnicy, odbytnicy i odbytu [W:] Pazdur R., Wagman L., Camphausen K., Hoskins W.: Nowotwory złośliwe – postępowanie wielodyscyplinarne, leczenie systemowe, chirurgia, radioterapia Wydawnictwo Czelej, Lublin 2012, s. 243-265
- Fundacja „Projan”: Rak jelita grubego Warszawa 2014 r. Wydanie I
- Berner A., Piekarski J.: Rak jelita grubego [W:] Kordek R., Jassem J., Krzakowski M., Jeziorski A.: Onkologia Podręcznik dla studentów i lekarzy Wydawnictwo Medical Press, Gdańsk 2013, s. 119-123
- Jaskóła K., Nowacki M.P.: Chemioterapia paliatywna w przypadkach raków jelita grubego Nowa Medycyna 4/1999 s. 37-40
- Stelmach A.: Rak jelita grubego [W:] Pawlicki. M.: Leczenie nowotworów dla lekarzy praktyków Wydawnictwo Medica Press 1996, s. 319-326
- Narodowy Instytut Onkologii im. Marii Skłodowskiej-Curie – Państwowy Instytut Badawczy: Program Badań Przesiewowych Raka Jelita Grubego[dok. elektr.] http://pbp.org.pl/
art. partnerski